
Características do Staphylococcus aureus, morfologia, patogênese
Staphylococcus aureus é a espécie mais patogênica do gênero Staphylococcus, sendo a principal causa de 60% das infecções purulentas agudas no mundo, por ser um germe piogênico por excelência.
Este microrganismo está amplamente distribuído na natureza, pode ser encontrado no meio ambiente e como microbiota comum da pele e das mucosas da boca, intestino e nariz em humanos e animais..
É por isso que o isolamento de S. aureus será clinicamente importante se houver um processo infeccioso óbvio, pois é um colonizador de pele comum.
Quando S. aureus supera as barreiras naturais de defesa e penetra no corpo, podendo causar patologias que vão desde lesões localizadas, infecções sistêmicas até intoxicações distantes.
Algumas pessoas são classificadas como portadoras assintomáticas de S. aureus quando eles abrigam cepas patogênicas nas narinas e nas mãos. O percentual de portadores varia entre 20 - 40%, sendo os responsáveis pela sua disseminação.
Índice do artigo
- 1 recursos
- 2 Taxonomia
- 3 Morfologia
- 4 Fatores de virulência
- 4.1 A cápsula
- 4.2 Peptidoglicano
- 4,3 ácido teicóico
- 4.4 Proteína A
- 4.5 Enzimas
- 4.6 Toxinas
- 5 Patogênese e patologia
- 5.1 Afecções cutâneas localizadas
- 5.2 Infecções sistêmicas
- 5.3 Manifestações clínicas produzidas por toxinas estafilocócicas
- 6 Transmissão
- 7 Diagnóstico
- 8 Tratamento
- 9 Prevenção
- 10 referências
Caracteristicas
O gênero Staphylococcus difere do gênero Streptococcus por apresentar catalase positiva, além de se distribuir no espaço como aglomerados..
Da mesma forma, para Staphylococcus aureus distingue-se do resto da espécie pela produção de uma enzima chamada coagulase. É por isso que todos os membros deste gênero isolados de amostras clínicas diferentes da espécie aureus são chamados de Staphylococcus coagulase negativo..
Uma característica relevante de S. aureus, é quepode sobreviver na superfície de objetos, pus, expectoração seca, lençóis, roupas, bandagens e fômites em geral, por longos períodos de tempo.
Isso significa que eles são altamente resistentes a muitas condições adversas, apesar de não formarem esporos. Eles são capazes de suportar temperaturas de até 60º C por até uma hora. Da mesma forma, eles são mais resistentes do que outras bactérias a certos desinfetantes comuns..
No entanto, eles são destruídos por corantes básicos e pelo calor úmido sob pressão..
Algo que preocupa a comunidade médica é que S. aureus desenvolveu a capacidade de gerar vários mecanismos de resistência a antibióticos para contornar tratamentos.
Entre eles, temos a produção de beta-lactamases (enzimas que degradam os antibióticos beta-lactâmicos, como a penicilina) e a modificação do sítio de ligação dos antibióticos.
Da mesma forma, é capaz de receber plasmídeos que contêm informações genéticas para resistência a outros antibióticos, que são transferidos de uma bactéria para outra por bacteriófagos..
Taxonomia
S. aureus pertence ao Domínio: Bactérias, Reino: Eubactérias, Filo: Firmicutes, Classe: Bacilos, Ordem: Bacilos, Família: Staphylococcaceae, Gênero: Staphylococcus, Espécie: aureus.
Morfologia
Os estafilococos são células esféricas de 0,5 a 1 μm de diâmetro chamadas cocos, que são organizadas em grupos, simulando cachos de uvas.
Antes da técnica de coloração de Gram, eles são corados de roxo, ou seja, são Gram positivos..
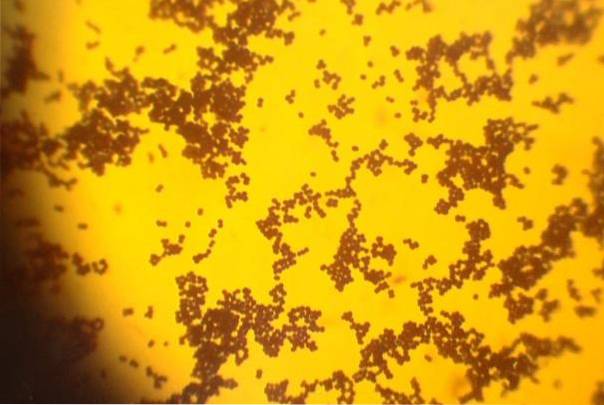
S. aureus não é móvel, não forma esporos, algumas cepas possuem cápsula de polissacarídeo.
Do ponto de vista do laboratório, são facilmente cultiváveis e identificáveis. São anaeróbios facultativos, crescem bem a 37ºC em 24 horas de incubação em meio simples..
Suas colônias são cremosas, geralmente amarelo-ouro, daí seu nome aureus, embora algumas cepas não produzam pigmentos e sejam brancas..
Em ágar sangue, eles podem desenvolver beta-hemólise pronunciada.
Fatores de virulência
S. aureus possui muitos elementos para produzir diferentes doenças, mas nem todos os fatores de virulência são encontrados em todas as cepas. Isso significa que algumas cepas de S. aureus são mais virulentos do que outros.
Entre eles temos:
A cápsula
É polissacarídeo e protege o microrganismo de ser fagocitado por leucócitos polimorfonucleares (PMN). Também facilita a adesão a células hospedeiras e dispositivos artificiais, como próteses. Aumenta sua capacidade de formar biofilmes. Existem 11 tipos capsulares diferentes, sendo os mais patogênicos 5 e 8.
Peptidoglicano
Ativa o complemento e contribui para a resposta inflamatória. Estimula a produção de pirogênio endógeno.
Ácido teicoico
Participa da aderência à mucosa e ativa o complemento.
Proteína A
Interfere com a opsonização ao se ligar à porção Fc das imunoglobulinas IgG.
Enzimas
Catalase
Inativa o peróxido de hidrogênio e os radicais livres tóxicos.
Coagulase
Converte fibrinogênio em fibrina, para proteger contra opsonização e fagocitose.
Leucocidina
Destrói PMNs formando poros em sua membrana.
Hialuronidase
Hidrolisa o ácido hialurônico do colágeno para espalhar o microrganismo nos tecidos.
Lipases
Hidrolisa lipídios para a disseminação de bactérias para a pele e tecido subcutâneo.
Estafilocinase ou fibrinolisina
Enzima fibrinolítica que dissolve coágulos.
Endonuclease / DNAse
Hidrolisa DNA.
Betalactamase
Hidrolisa penicilina.
Toxinas
Hemolisina
A Α-hemolisina destrói PMN, eritrócitos lisos, é dermonecrótica e neurotóxica. Considerando que a β-hemolisina é uma esfingomielinase. Outras hemolisinas agem como um surfactante e ativando a adenilato ciclase.
Toxina esfoliativa
É proteolítico, suaviza as junções intracelulares das células do estrato granuloso da epiderme, atuando especificamente na desmogleína-1. É responsável pela síndrome da pele escaldada.
Síndrome de choque por toxina (TSST-1)
Superantígeno que ativa grande número de linfócitos com produção exagerada de citocinas. Esta toxina é produzida por algumas cepas de aureus que colonizam a vagina.
Enterotoxina
Eles são um grupo de proteínas (A, B, C, D) que causam colite pseudomembranosa, diarreia e vômitos e são responsáveis por intoxicações alimentares causadas pelo consumo de alimentos contaminados com aureus.
Patogênese e patologia
A produção de infecção por S. aureus depende de vários fatores, incluindo: cepa envolvida, inóculo, porta de entrada e resposta imune do hospedeiro.
Como porta de entrada, você pode usar feridas, queimaduras, picadas de insetos, lacerações, intervenções cirúrgicas e doenças de pele anteriores.
Afecções cutâneas localizadas
É caracterizada pelo aparecimento de lesões piogênicas, como furúnculos ou abcessos, que é uma infecção do folículo piloso, glândula sebácea ou glândula sudorípara.
Se essas lesões se espalham e convergem, formam-se lesões chamadas de carbúnculos. Essas lesões podem ser agravadas e o organismo pode invadir a corrente sanguínea.
Por outro lado, se a infecção se espalhar pelo tecido subcutâneo, ela produz uma inflamação difusa chamada celulite..
Todos esses são processos infecciosos causados por S. aureus ao nível da pele que envolve mecanismos inflamatórios com a participação de neutrófilos, produção de enzimas lisossomais que destroem o tecido circundante.
Há acúmulo de neutrófilos mortos, fluido edematoso, bactérias mortas e vivas que compõem o pus.
Outro envolvimento da pele é geralmente a infecção secundária de um impetigo pustular de Streptococcus ou eles podem produzir impetigo bolhoso (bolhoso) por conta própria.
Eles geralmente são causados por cepas que produzem toxina esfoliativa e geralmente é o foco localizado que causa a síndrome da pele escaldada.
Infecções sistêmicas
Quando ocorre a drenagem do conteúdo de um abscesso para um vaso linfático ou sanguíneo, podem ocorrer infecções profundas graves, como osteomielite, meningite, pneumonia, nefrite, endocardite e septicemia.
Em locais profundos, o microrganismo tem a capacidade de produzir abcessos metastáticos destrutivos.
Manifestações clínicas produzidas por toxinas estafilocócicas
Síndrome da pele escaldada
A toxina esfoliativa produzida a partir de uma lesão local causa danos à distância caracterizados por eritema e descamação intraepidérmica. As lesões podem começar na face, axilas ou virilha, mas podem se espalhar para todo o corpo. É comum em crianças menores de 5 anos de idade e adultos imunossuprimidos.
Síndrome do choque tóxico
A ativação da produção de toxinas tem sido associada ao uso de tampão durante a menstruação, embora também possa ocorrer em outras circunstâncias, produzindo febres altas, hipotensão, dores musculares, diarreia, erupção cutânea, choque com lesões hepáticas e renais..
Intoxicação alimentar
Ocorre ao comer alimentos contaminados com aureus que excretaram suas enterotoxinas em alimentos ricos em carboidratos. Produz diarreia e vômito sem febre 5 horas após o consumo do alimento. A recuperação é espontânea.
Transmissão
S. aureus é transmitido de uma pessoa para outra pelo contato manual com portadores assintomáticos de cepas patogênicas ou objetos contaminados, ou por aerossóis emitidos por pacientes com pneumonia causada por esta bactéria.
Os neonatos são colonizados por meio da manipulação de portadores, muitas vezes dentro do hospital.
Profissionais de saúde, diabéticos, pacientes em hemodiálise, pacientes HIV + soropositivos e viciados em drogas intravenosas têm maior probabilidade de se tornarem portadores crônicos dessa bactéria.
Portadores assintomáticos não devem ser manipuladores ou vendedores de alimentos, para evitar intoxicações alimentares por esta bactéria na comunidade.
Diagnóstico
Os estafilococos são fáceis de isolar e identificar.
A observação de colônias típicas em ágar sangue, crescimento de colônias amarelas em ágar manitol salgado ou colônias pretas em ágar Baird-Parker, mais teste de catalase e coagulase positivos, são suficientes para a identificação das espécies de aureus..
Em alguns países, os candidatos que desejam optar por empregos de manipulação de alimentos são exigidos como um teste pré-emprego para realizar um swab faríngeo e cultura das narinas..
Isso é essencial para descartar a condição de portador assintomático de S. aureus.
Tratamento
Em afetações locais leves, as lesões geralmente se resolvem espontaneamente após a drenagem. Em afecções mais graves ou profundas, pode exigir drenagem cirúrgica e posterior tratamento com antibióticos.
Anteriormente, eles eram bem tratados com penicilina. No entanto, hoje a maioria das cepas são resistentes a esse antibiótico devido à produção de beta-lactamases..
Portanto, eles são tratados com penicilina resistente à beta-lactamase (meticilina, oxacilina ou nafcilina) e cefalosporinas de primeira geração (cefazolina, cefalotina)..
No caso de cepas resistentes à meticilina (MRSA) ou pacientes alérgicos a beta-lactâmicos, outras alternativas, como a vancomicina, devem ser utilizadas, desde que não seja cepa (VISA) OU (VRSA), ou seja, com intermediário resistência ou resistência. constitutiva à vancomicina, respectivamente.
A clindamicina e a eritromicina também podem ser usadas quando são suscetíveis. Não podem ser usados em cepas RIC (E-test positivo), ou seja, com resistência induzível à clindamicina.
Prevenção
Medidas assépticas são essenciais para tentar minimizar sua propagação. O status da operadora é difícil de remover.
Recomenda-se que esses pacientes tomem banho com sabonetes de clorexidina, hexaclorofeno, uso de cremes antimicrobianos tópicos nas vias nasais como (mupirocina, neomicina e bacitracina) e terapia oral com rifampicina ou ciprofloxacina.
Durante e após as cirurgias, a quimioprofilaxia costuma ser usada para evitar infecções por esse microrganismo, como meticilina, cefalosporina e vancomicina..
Referências
- Ryan KJ, Ray C. Sherris. Microbiologia Medical, 6ª Edição McGraw-Hill, New York, U.S.A; 2010.
- Organização Mundial de Saúde. Resistência antimicrobiana. Genebra. 2015. [consultado em junho de 2015] Disponível em: who.int/
- Echevarria J. O problema de Staphylococcus aureus resistente à meticilina. Rev. Med. Hered. 2010; 21 (1): 1-3.
- Koneman, E, Allen, S, Janda, W, Schreckenberger, P, Winn, W. (2004). Diagnóstico microbiológico. (5ª ed.). Argentina, Editorial Panamericana S.A.
- Contribuidores da Wikipedia. Staphylococcus aureus. Wikipédia, a enciclopédia livre. 2 de setembro de 2018, 06:51 UTC. Disponível em: en.wikipedia.org/. Acessado em 8 de setembro de 2018.
- Otto M. Staphylococcus aureus toxinas. Opinião atual em microbiologia. 2014; 0: 32-37.
- Tong SYC, Davis JS, Eichenberger E, Holland TL, Fowler VG. Staphylococcus aureus Infecções: Epidemiologia, Fisiopatologia, Manifestações Clínicas e Manejo. Avaliações de Microbiologia Clínica. 2015; 28 (3): 603-661. doi: 10.1128 / CMR.00134-14.


Ainda sem comentários